BgZ:V0.5 BgZ MSZ Informatiestandaard: verschil tussen versies
| Regel 146: | Regel 146: | ||
===Afschermen en/of onvolledigheid gegevens=== | ===Afschermen en/of onvolledigheid gegevens=== | ||
| − | Afschermen van gegevens die niet gedeeld mogen worden | + | Afschermen van gegevens die niet gedeeld mogen worden is een functionaliteit van het verzendende systeem en niet van de BgZ-uitwisseling. Zo kan een systeem zo ingericht worden dat bepaalde gegevens afgeschermd kunnen worden bijvoorbeeld psychiatrie, seksualiteit, middelengebruik etc. Dergelijke afgeschermde gegevens worden niet gedeeld, en komen dus nooit in de BgZ terecht. |
Uitgangspunt bij het ontvangen van een BgZ is dat er nooit vanuit mag worden gegaan dat gegevens volledig zijn. Een burger heeft het wettelijke recht delen van het dossier af te laten schermen tegen delen met derde partijen. Daarnaast kan uiteraard iedere BgZ onvolledig zijn omdat gegevens simpelweg niet bekend zijn in het bronsysteem. Daarom is het ontbreken van een gegeven nooit een aanwijzing dat van een bepaalde conditie, bevinding of verrichting geen sprake is: die conclusie mag alleen getrokken worden wanneer dat expliciet is aangegeven ("patiënt heeft geen ..."). | Uitgangspunt bij het ontvangen van een BgZ is dat er nooit vanuit mag worden gegaan dat gegevens volledig zijn. Een burger heeft het wettelijke recht delen van het dossier af te laten schermen tegen delen met derde partijen. Daarnaast kan uiteraard iedere BgZ onvolledig zijn omdat gegevens simpelweg niet bekend zijn in het bronsysteem. Daarom is het ontbreken van een gegeven nooit een aanwijzing dat van een bepaalde conditie, bevinding of verrichting geen sprake is: die conclusie mag alleen getrokken worden wanneer dat expliciet is aangegeven ("patiënt heeft geen ..."). | ||
Versie van 3 mrt 2021 09:48
|
Dit materiaal is nu in publieke review en nog niet definitief! |
1 Inleiding
1.1 Algemeen
Deze informatiestandaard beschrijft de uitwisseling van de Basisgegevensset Zorg (BgZ) tussen zorgverleners. De Basisgegevensset Zorg is de minimale set van patiëntgegevens die specialisme-, ziektebeeld- en beroepsgroepoverstijgend relevant is en van belang voor de continuïteit van zorg. Dit overzicht kan uitgewisseld worden tussen instellingen en patiënten (bijvoorbeeld middels MedMij en PGO's), en tussen instellingen onderling. Deze informatiestandaard richt zich op de uitwisseling tussen instellingen voor medisch-specialistische zorg. Waar de BgZ beschrijft hoe de BgZ eruit ziet, beschrijft deze informatiestandaard hoe de BgZ in de medisch-specialistische zorg toegepast wordt (c.q. kan worden).
Er worden twee use cases uitgewerkt:
- uitwisselen BgZ bij verwijzing;
- opvragen BgZ van een eerdere behandeling elders.
Voor meer over informatiestandaarden, zie: Wat is een informatiestandaard
1.2 Begrippenkader
Onderstaande definities betreffen gegevens die met een BgZ gestructureerd en machineleesbaar zijn uitgewisseld.
| BgZ | De Basisgegevensset Zorg is de minimale set van patiëntgegevens die specialisme-, ziektebeeld- en beroepsgroepoverstijgend relevant is en van belang voor de continuïteit van zorg. Zie BgZ |
| Dossier | De schriftelijk of elektronisch vastgelegde gegevens met betrekking tot de verlening van zorg aan een patiёnt. |
| Dossierhouder | De zorgverlener of instelling die het dossier beheert. |
| Dossierplicht | De verplichting om een dossier te voeren zoals vastgelegd in de WGBO. De WGBO stelt dat een dossier bijgehouden wordt "voor zover dit voor een goede hulpverlening aan de patiënt noodzakelijk is". We gaan er hier van uit dat wanneer een zorgverlener gegevens vastlegt, dit voortvloeit uit deze plicht, en dat gegevens die niet nodig zijn, niet vastgelegd worden. |
| Duplicaatdetectie | Vinden van duplicaatgegevens op basis van identificerende informatie. Bij betrekken van gegevens uit andere bronnen kunnen makkelijk dezelfde gegevens meerdere keren verkregen worden. |
| Eigen gegevens | Gegevens die een zorgverlener in het dossier vastlegt, en waarbij deze zorgverlener zelf instaat voor de juistheid, ofwel doordat de zorgverlener de oorspronkelijke vaststeller van die gegevens is, dan wel doordat de zorgverlener van elders verkregen gegevens zelf volledig verifieert en daarna kopieert. |
| Elektronisch patiëntendossier | Verzameling van alle elektronisch vastgelegde persoonlijke gezondheidsinformatie van een cliënt bij een zorginstelling of een andere organisatie die persoonlijke gezondheidsinformatie verwerkt. |
| Externe gegevens | Gegevens die een zorgverlener vastlegt in het eigen dossier, maar duidelijk herkenbaar als komende uit een externe bron. Van bijvoorbeeld verrichtingen of metingen uit het verleden kan een zorgverlener wel kennis nemen, maar er nooit de auteur van worden. |
| Gegevensontvanger | De zorgverlener of instelling die een BgZ ontvangt van de dossierhouder. |
| Gegevensverstrekker | De dossierhouder die een BgZ deelt met een gegevensontvanger. |
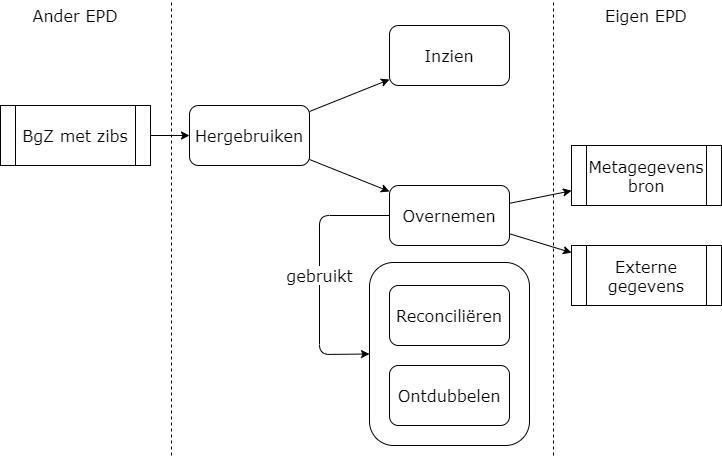
| Hergebruik | De zorgverlener kan gegevens die oorspronkelijk elders zijn vastgelegd gebruiken in het eigen zorgproces. Inzien en overnemen zijn beide vormen van hergebruik van gegevens. |
| Inzien | De zorgverlener neemt kennis van de gegevens die gedeeld zijn. |
| Metagegevens | Gegevens over de oorspronkelijke brongegeven, bijvoorbeeld identificatie, verantwoordelijke, auteur, datum vastlegging, instelling van vastlegging. Er kunnen metagegevens zijn per document (BgZ) of per zib. |
| Ontdubbelen | Na duplicaatdetectie maar één keer tonen of overnemen van gedupliceerde gegevens. |
| Overnemen | De zorgverlener neemt gegevens die oorspronkelijk elders zijn vastgelegd over in het eigen dossier. |
| Overnemen met bron | Externe informatie wordt overgenomen in het eigen dossier, en metagegevens over de bron van die gegevens worden vastgelegd. |
| Overnemen zonder bron | Externe informatie wordt overgenomen in het eigen dossier als eigen informatie. Dit kan bijvoorbeeld bij medicatie na verificatie. |
| Reconciliëren | Het proces waarmee voorkomen wordt dat conflicterende of gedupliceerde gegevens ontstaan, en waarmee geborgd wordt dat alleen gegevens worden overgenomen die de zorgverlener in het kader van de dossierplicht over wil nemen. |
| Slim kopiëren | Kopiëren van gestructureerde en gecodeerde gegevens met een enkele handeling, zonder de knip- en plakfuncties van tekstverwerking. |
| Uitwisselen | Het delen van gegevens buiten de zorginstelling. |
| Verifiëren | De zorgverlener verifieert van elders verkregen gegevens en completeert of corrigeert deze waar nodig. Daarna kan het als "eigen" informatie beschouwd worden.
Bijvoorbeeld: bij medicatieverificatie worden gegevens, mogelijk uit diverse externe bronnen, geverifieerd tot een actueel en waarheidsgetrouw overzicht. Daarna kunnen de gegevens als eigen gegevens worden beschouwd: de zorgverlener die de verificatie heeft uitgevoerd, is immers zelf verantwoordelijk voor deze informatie. |
| Zib | Zorginformatiebouwsteen, zie zibs.nl |
| Zorgaanbieder | Een instelling dan wel een solistisch werkende zorgverlener. |
| Zorginstelling | Een rechtspersoon die zorgaanbieder is. |
| Zorgverlener | Individuele beroepsbeoefenaar, zoals geregeld in of op grond van artikel 3 en 34 Wet BIG. |
Zie ook: Nictiz Begrippenlijst
1.3 Doelgroep
- Betrokkenen bij beleid over digitale uitwisseling tussen instellingen.
- Medisch specialisten en daarbij betrokken zorgverleners.
- Zorg-ICT architecten, functionele en applicatiebeheerders.
- Systeemleveranciers.
1.4 Kaders en uitgangspunten
- De BgZ2017 en BgZ2020 zijn basis voor de informatiestandaard. Dus eventuele overige additionele noodzakelijke informatie (zoals radiologiebeelden, informatie die niet in de BgZ voorkomt) vallen buiten de deze informatiestandaard.
- Overige condities en regels van de BgZ blijven gelden.
- Het betreft de uitwisseling van één BgZ, niet het opvragen en samenvoegen van meerdere BgZ's. Wanneer er sprake is van meerdere BgZ's worden die sequentieel behandeld:
- de eerst binnengekomen BgZ wordt verwerkt in het eigen EPD, daarna wordt de tweede BgZ verwerkt met het eigen (al bijgewerkte) EPD
- verwerken van twee BgZ's in het eigen EPD in een enkele verwerkingsslag is dus geen casus die uitgewerkt wordt in deze informatiestandaard.
1.5 Scope
1.5.1 Instellingen
De scope zijn de volgende instellingen:
- universitair medische centra;
- ziekenhuizen;
- klinische revalidatiecentra;
- dialysecentra;
- radiotherapeutische centra;
- epilepsiecentra;
- audiologische centra;
- overige zelfstandige klinieken.
1.5.2 Zorgproces
Het gaat om de volgende zorgprocessen:
- Vanuit de zorgverlener verzenden van de BgZ bij een verwijzing of overdracht van een patiënt/cliënt naar een andere instelling binnen de medisch-specialistische zorg.
- Het gaat om een verwijzing of overdracht waarbij de ontvangende zorgverlener een eigen behandelovereenkomst met de patiënt aangaat, niet om collegiaal consult, MDO etc.
- Vanuit de zorgverlener opvragen van de BgZ bij een andere instelling voor medisch-specialistische zorg waar de patiënt onder behandeling is of is geweest.
Dat laatste betreft instellingen waarvan bekend is dat de patiënt daar onder behandeling is geweest; "zoeken" naar dergelijke instellingen wordt niet beschreven in deze informatiestandaard.
1.5.3 Specifieke zorgprocessen
Veel zaken kunnen niet in een algemene standaard over de BgZ afgesproken worden, maar alleen binnen een specifiek zorgproces. Zo kunnen aan de BgZ hier weinig eisen gesteld worden over al dan niet verplicht gevulde gegevens, al dan niet overnemen etc. In een concreet zorgproces, bijvoorbeeld het overdragen van een COVID-19 patiënt of een doorverwijzing naar een academisch ziekenhuis bij een complex colorectaalcarcinoom met metastasen, kunnen uiteraard veel specifiekere afspraken gemaakt worden.
In deze informatiestandaard zijn veel delen dan ook "Informatief" gelabeld. Dat geeft aan dat een instelling hier de vrijheid heeft om dit al dan niet toe te passen. Door het opnemen in deze informatiestandaard wordt wel een context geschetst, waarnaar in dergelijke gedetailleerdere specificaties verwezen kan worden.
1.6 Buiten scope
- Uitwisseling tussen of opvragen van andere zorgverleners dan zorgverleners binnen medisch-specialistische zorg (huisartsen, GGZ-instellingen, verpleeghuizen e.d.).
- BgZ in kader van acute zorg/SEH.
- Verwijzingen van/naar andere sectoren (1e lijn, GGZ, …).
- Multidisciplinair overleg (MDO).
- Ontslagbrief (BgZ-uitwisseling naar 1e lijn).
- Uitwisseling binnen de instelling.
- Documenten anders dan een gestructureerde en machine-leesbare BgZ.
Uiteraard kan voor ieder proces dat buiten scope valt de informatiestandaard gebruikt worden voor zover van toepassing. Er worden echter geen aanpassingen doorgevoerd n.a.v. processen buiten scope.
1.7 Juridische aspecten
|
Deze sectie is informatief. |
|
Deze paragraaf is nog niet volledig. In overleg met juristen en anderen vaststellen wat mogelijk is binnen de wetgeving. |
Het regelen van toestemming is buiten scope van deze informatiestandaard. Toestemming is geregeld in wetgeving, niet in informatiestandaarden. Hier wordt dan ook alleen de context geschetst.
De grondslag voor het delen van de BgZ tussen zorgverleners is altijd toestemming van de patiënt (het delen van de BgZ binnen de instelling en binnen de behandelrelatie laten we buiten scope, het gaat hier altijd om het delen van de BgZ tussen instellingen). Daarbij kan sprake zijn van:
- uitdrukkelijke toestemming;
- veronderstelde toestemming.
Bij verwijzing mag de dossierhouder op moment van verwijzing uitgaan van veronderstelde toestemming, dus ervan uitgaan dat de patiënt ook instemt met delen van gegevens bij die verwijzing.
Bij opvragen van gegevens eerdere behandeling moet er altijd sprake zijn van uitdrukkelijke toestemming (en dus nooit veronderstelde toestemming). Er zijn er twee mogelijkheden bij het opvragen van die eerdere gegevens:
- Er is sprake van eerder gegeven toestemming aan de dossierhouder. Bijvoorbeeld, een patiënt kan bij behandeling in ziekenhuis A toestemming geven om later gegevens omtrent die behandeling te delen met ziekenhuis B in de eigen regio, wanneer daar reden voor is. In dat geval kan de BgZ worden opgevraagd met als grondslag deze eerder gegeven toestemming. Deze eerder gegeven toestemming dient uiteraard te voldoen aan de wet- en regelgeving, dus voldoende specifiek te zijn om deze gegevens te mogen delen met deze instelling. De eerder gegeven toestemming kan uit een toestemmingsregister komen, maar kan ook bij de bevraagde zorginstelling vastgelegd zijn.
- De patiënt verleent op dat moment toestemming. Deze toestemming moet gedeeld worden met de dossierhouder, die daarna actief het dossier ter beschikking stelt. "Automatisch opvragen" is hier dus nooit aan de orde.
1.7.1 Geen toestemming
Wanneer de patiënt bezwaar maakt tegen digitale uitwisseling, wordt de BgZ niet uitgewisseld. (Deze informatiestandaard gaat niet over de vraag of de informatie op andere wijze, zoals papier of een PGO, gedeeld wordt.)
1.7.2 Gedeeltelijke toestemming
De BgZ staat niet ter discussie in de informatiestandaard. Als een patiënt slechts gedeeltelijk toestemming geeft voor uitwisseling, dan kan de dossierhouder niet de hele BgZ versturen. Er zijn dan twee opties.
- De BgZ niet uitwisselen en de relevante gegevens op een andere wijze delen.
- De inhoud van de BgZ inperken, door alleen de te delen secties of gegevens aan te vinken en te versturen. Wel is daarbij van belang dat niet de suggestie gewekt wordt dat de niet-gedeelde gegevens "leeg" zijn. Niet delen van alcoholgebruik is wat anders dan "er is geen alcoholgebruik".
1.7.3 Afschermen en/of onvolledigheid gegevens
Afschermen van gegevens die niet gedeeld mogen worden is een functionaliteit van het verzendende systeem en niet van de BgZ-uitwisseling. Zo kan een systeem zo ingericht worden dat bepaalde gegevens afgeschermd kunnen worden bijvoorbeeld psychiatrie, seksualiteit, middelengebruik etc. Dergelijke afgeschermde gegevens worden niet gedeeld, en komen dus nooit in de BgZ terecht.
Uitgangspunt bij het ontvangen van een BgZ is dat er nooit vanuit mag worden gegaan dat gegevens volledig zijn. Een burger heeft het wettelijke recht delen van het dossier af te laten schermen tegen delen met derde partijen. Daarnaast kan uiteraard iedere BgZ onvolledig zijn omdat gegevens simpelweg niet bekend zijn in het bronsysteem. Daarom is het ontbreken van een gegeven nooit een aanwijzing dat van een bepaalde conditie, bevinding of verrichting geen sprake is: die conclusie mag alleen getrokken worden wanneer dat expliciet is aangegeven ("patiënt heeft geen ...").
1.7.4 Relevantie
Aangezien de BgZ een vrij "brede" verzameling gegevens is, is het nodig vast te stellen dat het delen van de BgZ noodzakelijk is. Dit aspect staat los van het afschermen van gegevens, of het niet geven van toestemming, hier betreft het gegevens die niet afgeschermd zijn, maar die in een specifiek zorgtraject niet relevant zijn.
Bij delen van medische informatie is het alleen toegestaan die informatie te delen die nodig is voor de behandeling. Daarbij treden een aantal complexiteiten op:
- de ontvangende arts is vaak beter in staat te beoordelen welke informatie nodig is voor de behandeling dan de verzendende arts;
- er is weinig informatie waarvan zeker is dat die nooit relevant is - zo kunnen psychische aspecten bij veel behandelingen een rol spelen, zijn contactpersonen en familieleden relevant bij onverwachte calamiteiten etc.;
- de BgZ kan dermate omvangrijk zijn dat het praktisch ondoenlijk is voor de verzendende arts die informatie grondig te filteren.
2 Dataset
De informatiestandaard BgZ voor medisch-specialistische zorg betreft de BgZ2017 en BgZ2020.
2.1 Hoofdstukken
De BgZ kent de volgende hoofdstukken:
- Demografie en identificatie
- Financiële informatie
- Behandelrestricties
- Contactpersonen
- Functionele status
- Klachten en diagnoses
- Sociale anamnese
- Waarschuwingen
- Allergieën
- Medicatie
- Medische hulpmiddelen
- Vaccinaties
- Vitale functies
- Uitslagen
- Verrichtingen
- Contacten
- Zorgplan
- Zorgverleners
Deze hoofdstukindeling geldt voor BgZ2017 en voor BgZ2020.
2.2 BgZ 2017
Functionele beschrijving: BgZ_specificatie_obv_zibs_2017_v1.1
De datasets en transacties worden ontwikkeld in de ART-DECOR omgeving van Nictiz.
2.3 BgZ 2020
Functionele beschrijving: BgZ2020-specificatie-obv-zibs-2020-v1.1
ART-DECOR specificatie wordt nog opgesteld.
2.4 Metagegevens
Metagegevens kunnen op document- en zib-niveau aanwezig zijn. Het eerste is bij uitwisseling BgZ altijd nodig; het tweede is anno 2021 nog niet wijd verbreid, maar wel wenselijk voor de toekomst.
2.4.1 Metagegevens op documentniveau
Bij overnemen gegevens kan vastgelegd worden uit welk document die gegevens komen. Waar dat gebeurt wordt tenminste vastgelegd:
- een documentidentificatie;
- datum van het document (welke datum wordt gebruikt wordt in de technische uitwerking bepaald - veelal zal dit een datum van aanmaak document zijn);
- de instelling waarvan het document verkregen is.
2.4.2 Metagegevens op zib-niveau
2.4.2.1 BgZ en zibs 2017
Zibs die uitgewisseld worden kennen een context. Dit zijn de basiselementen in zibs 2017:
- identificatie van het gegeven / de zib;
- auteur (de vastlegger);
- informatiebron (wie de informatie geleverd heeft);
- onderwerp (meestal: patiënt);
- datumtijd.
Daarnaast is bij uitwisseling met de BgZ van belang:
- (verantwoordelijke) instelling.
2.4.2.2 BgZ en zibs 2020
Later in te vullen
3 Use cases
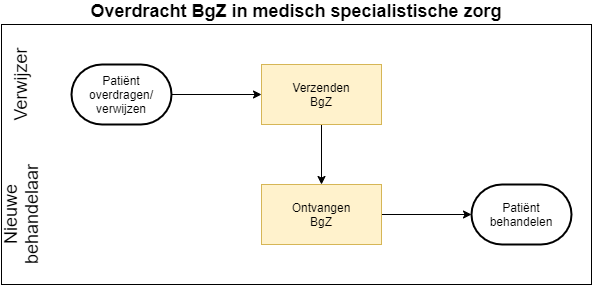
3.1 Use case 1: Uitwisseling BgZ bij verwijzing of overdracht
Bij het verzenden van een BgZ naar een andere instelling kan van verschillende varianten sprake zijn.
- Een arts verwijst naar een andere arts, er is een overdracht van een patiënt naar die andere instelling en de eigen behandeling is daarmee afgelopen.
- Een tweede arts doet een deel van de behandeling zonder dat de eerdere arts de (eigen) behandeling beëindigt.
In al deze gevallen spreken we in deze informatiestandaard van verwijzing en/of overdracht. We maken geen strikt onderscheid tussen verwijzen en overdracht, en ook niet op de vraag of de verwijzende arts al dan niet bij de behandeling betrokken blijft. Dat kan per zorgproces nader bepaald worden. De essentie hier is dat de tweede arts een eigen, zelfstandige behandelovereenkomst met de patiënt aangaat.
3.1.1 Bedrijfsrollen
| Rol | Toelichting |
|---|---|
| Verwijzer | De arts die een patiënt verwijst of overdraagt naar een andere arts bij een andere instelling en in het kader daarvan de BgZ deelt. |
| Nieuwe behandelaar | De arts van de andere instelling die de BgZ ontvangt en een behandelovereenkomst met de patiënt aangaat (of voortzet). |
3.1.2 Procesbeschrijving
3.1.2.1 Patient journey
Een patiënt is onder behandeling bij een oncoloog in een regionaal ziekenhuis. De patiënt heeft een complexe aandoening, waarvoor de behandeling beter voortgezet kan worden in een nabij academisch ziekenhuis. De behandelend arts verwijst de patiënt door naar het academisch ziekenhuis, en verstrekt daarbij (alle of een deel van) de volgende documenten:
- een verwijsbrief;
- de BgZ van de patiënt;
- eventuele verdere bijlagen of verwijzingen.
De patiënt komt op een consult in het academisch ziekenhuis. De behandelend arts daar opent het eigen EPD en ziet de BgZ en de overige informatie uit het regionale ziekenhuis in. Het academisch ziekenhuis zet de behandeling voort.
3.1.2.2 Precondities
- De patiënt is onder behandeling in een instelling.
- De behandelend arts besluit tot verwijzing of overdracht.
- De gegevens van de patiënt zijn vastgelegd in het EPD.
- De patiënt maakt geen bezwaar tegen (digitale) uitwisseling van gegevens.
- Behandelend en ontvangend ziekenhuis kunnen digitaal de BgZ uitwisselen.
3.1.2.3 Trigger event
Het besluit van een arts om een patiënt te verwijzen of over te dragen aan een andere instelling, waar de patiënt onder behandeling zal komen.
3.1.2.4 Proces
- De behandelend arts kiest een instelling en specialisme (en mogelijk een zorgverlener binnen die instelling) waarnaar verwezen wordt.
- De behandelend arts rondt de verwijzing af.
- De BgZ wordt verzonden. (De stap: "verzenden BgZ" kan expliciet zijn, maar kan ook "onder water" geschieden, bijvoorbeeld als deel van het afronden van de verwijzing.)
- Een arts in de ontvangende instelling ziet de BgZ in.
|
Toestemming - Informatief. |
Er is sprake van veronderstelde toestemming bij de verwijzing. De patiënt mag bezwaar maken tegen uitwisseling van het dossier, als dat het geval is wordt de BgZ niet uitgewisseld.
3.2 Use case 2: Opvraging BgZ bij eerdere behandelaar
Bij deze use case is sprake van behandeling waarbij gegevens van een andere instelling, waar een eerdere behandeling heeft plaatsgevonden, worden opgevraagd.
3.2.1 Bedrijfsrollen
| Rol | Toelichting |
|---|---|
| Behandelaar | De arts die een patiënt behandelt en gegevens wil opvragen van een eerdere behandeling bij een andere zorginstelling. |
| Dossierhouder | De instelling waar de patiënt eerder behandeld is, en die de BgZ deelt met de (huidige) behandelend arts bij een andere instelling. |
| Eerdere behandelaar | De arts van de andere instelling waar de patiënt eerder onder behandeling is geweest. |
3.2.2 Procesbeschrijving
3.2.2.1 Patient journey
Een patiënt komt voor behandeling bij een zorgverlener. Uit de anamnese blijkt een eerdere behandeling bij een andere instelling. De zorgverlener vraagt de BgZ op bij de andere instelling.
We maken een voorlopig onderscheid in twee subcasussen: opvraag met en zonder collegiaal contact.
- Met collegiaal contact volgt de gebruikelijke handelwijze zonder digitale uitwisseling waarbij een arts een eerdere arts belt om nadere informatie over de patiënt en naar eerdere behandelingen/bevindingen te informeren.
- Opvragen zonder collegiaal contact kan wanneer er sprake is van eerder gegeven toestemming.
3.2.2.1.1 Variant: Opvraging met collegiaal contact
De huidige behandelaar neemt contact op met de dossierhoudende instelling, en wordt doorverwezen naar de eerdere behandelaar. Beiden spreken de casus collegiaal door. De eerdere behandelaar verstrekt de BgZ aan de huidige behandelaar, en heeft daarbij de optie:
- een collegiale brief mee te zenden;
- aanvullende documentatie (brieven, beelden, verslagen etc.) mee te zenden.
|
Toestemming - Informatief. |
Toestemming kan bij opvragen BgZ met collegiaal contact tevoren geregeld zijn, door opnemen van de relevante toestemmingen in een toestemmingsregister. Is dat niet het geval, dan kan tijdens de opvraging de toestemming geregeld worden:
- de huidige behandelaar vraagt de (aanwezige) patient een brief met toestemming voor opvragen van informatie bij de dossierhoudende instelling, eventueel met nadere omschreven doelstelling of reikwijdte, te ondertekenen;
- de huidige behandelaar stuurt de toestemming aan de eerdere behandelaar (de wijze waarop is buiten scope, dat kan met bestaande kanalen voor veilige ad hoc communicatie tussen zorgverleners);
- de eerdere behandelaar ziet de toestemming in en slaat deze op.
Verder wijkt opvragen met collegiaal contact niet af van use case 1, zie verder aldaar.
3.2.2.1.2 Variant: Opvraging zonder collegiaal contact
Wanneer de eerdere behandelaar niet meer werkzaam is bij de dossierhoudende instelling, of wanneer collegiaal contact niet nodig of wenselijk is, vraagt de huidige zorgverlener de BgZ op bij de dossierhoudende instelling. De zorgverleners bij die instelling hoeven daarbij geen rol te spelen op dat moment. De dossierhoudende instelling levert de BgZ (zoals die op dat moment uit het EPD gegenereerd kan worden) aan de huidige behandelaar.
Toestemming dient bij opvragen BgZ zonder collegiaal contact anders geregeld zijn, dat kan bijvoorbeeld:
- door vooraf opnemen van de relevante toestemmingen in een toestemmingsregister;
- door de patiënt toestemming te laten geven middels een app;
- of via het patiëntenportaal van de dossierhoudende instelling.
Omdat de werkwijze met collegiaal contact omslachtig is (in ieder geval wanneer dit contact alleen nodig is voor de toestemming) is het zeer wenselijk een van de drie bovenstaande opties te gebruiken. De derde is veelal nu al beschikbaar.
3.2.2.2 Pre-condities
- Er is sprake van een eerdere behandeling.
- De gegevens van de patiënt zijn daar vastgelegd in het EPD.
- Er is een volgende behandeling in een andere instelling voor medisch-specialistische zorg.
- De (huidig) behandelend arts wil de gegevens van de eerdere behandeling inzien.
- Er is uitdrukkelijke toestemming, ofwel:
- De patiënt geeft toestemming, en deze toestemming wordt gedeeld met de eerdere instelling.
- Er is een eerder gegeven toestemming in een toestemmingsregister dat toegankelijk is voor de huidige instelling.
3.2.2.3 Trigger event
Het verzoek van een behandelend arts om eerder vastgelegde gegevens van een andere instelling in te zien.
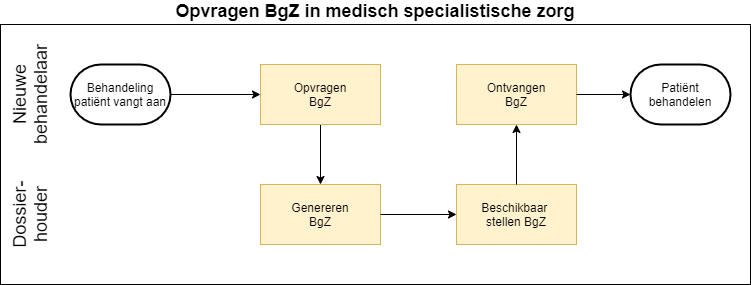
3.2.2.4 Proces
- De behandelend arts vraagt een BgZ op.
- Hoe de BgZ wordt opgevraagd is buiten scope. Veronderstelt wordt dat er in infrastructuur is waarmee documenten (waaronder de BgZ) worden opgevraagd.
- De eerdere instelling stelt de BgZ beschikbaar aan de opvragende instelling.
- De BgZ wordt ter beschikking gesteld aan de huidige behandelend arts.
- Niet alle instellingen hebben de mogelijkheid een BgZ direct aan te maken. Soms is deze pas na enige tijd beschikbaar. Het heeft uiteraard de voorkeur wanneer een opvragende arts de gegevens direct ook in kan zien. Dat is echter geen verplichting: ook een proces met opvragen van de BgZ op het moment dat een consult gepland wordt, en inzien bij dat consult zelf, heeft meerwaarde.
- De behandelend arts raadpleegt de BgZ.
4 Implementatiescenario
De implementatiescenario's zijn beschreven in ART-DECOR.
| Transactiegroep | Transactie | Systeemrol |
|---|---|---|
| BgZ bij verwijzing | Sturen BgZ | Sturend EPD |
| Ontvangen BgZ | Ontvangend EPD | |
| Opvragen BgZ | Opvragen BgZ | Opvragend EPD |
| Beschikbaar stellen BgZ | Beschikbaarstellend EPD |
Tabel Overzicht transactiegroepen
5 Systeemaspecten
Deze informatiestandaard beschrijft de mogelijkheden tot verwerking in de aangesloten systemen. Deze sectie is grotendeels niet voorschrijvend: systemen hebben dus de vrijheid zelf keuzes te maken welke variant gekozen wordt. Wel beoogt deze sectie helder te maken wat de varianten inhouden, zodat eenduidige afspraken rond verwerking in systemen gemaakt kunnen worden. De sectie "Eisen" is wel voorschrijvend.
5.1 Systeemrol: Verstrekkend EPD
5.1.1 Eisen aan de verwerking
| Eis | Toelichting |
|---|---|
| Verzenden BgZ | Een EPD moet een BgZ kunnen verzenden bij verwijzing naar een andere zorginstelling of zorgverlener. |
| Beschikbaarstellen BgZ | Een EPD moet de mogelijkheid bieden om op een opvraging een BgZ van een patiënt beschikbaar te stellen. |
| Toevoegen metagegevens | Een EPD moet metagegevens toevoegen aan een BgZ. |
| Volledigheid definiëren | Een EPD moet beschrijven welke delen van de BgZ wel en niet ondersteund worden. |
5.1.2 Eisen aan de metagegevens
Een sturend EPD moet metagegevens toe kunnen voegen.
| Eis | Toelichting |
|---|---|
| Document-metagegevens meesturen | Er moeten document-metagegevens toegevoegd worden aan een verstuurde BgZ. |
| Aanwezige externe metagegevens meesturen | Wanneer gegevenselement van elders betrokken is, en er zijn metagegevens op zib-niveau opgeslagen, dan dienen die meegezonden te worden.
|
| Geen externe metagegevens aanmaken | Wanneer gegevenselement van elders betrokken is, en er zijn geen metagegevens opgeslagen, dan worden deze niet meegezonden.
|
| Eigen persistente metagegevens meesturen | Wanneer het gegevenselement niet van elders betrokken is, en het systeem kan persistente identificaties (die bij een volgende bevraging hetzelfde zijn) aanmaken, dan dienen deze meegezonden te worden. |
| Geen niet-persistente eigen identificaties meesturen | Wanneer het gegevenselement niet van elders betrokken is, en het systeem kan geen persistente identificaties aanmaken, dan worden geen identificaties meegezonden. Andere metagegevens mogen wel meegestuurd worden.
|
| Geen metagegevens bij onduidelijke bron | Wanneer het systeem geen onderscheid kan maken tussen eigen en van elders betrokken informatie, worden geen identificaties meegezonden.
|
In al deze gevallen geldt dat informatie die van elders gekopieerd is, eigen gemaakt kan worden na verificatie of herbevestiging. Zo kan een allergie op meerdere plaatsen met de patiënt besproken zijn, en bevestigd door meerdere zorgverleners. De "oorspronkelijke bron" doet dan niet ter zake. Het mag in zulke gevallen opgeslagen worden als eigen informatie, ook wanneer het ooit gekopieerd is van elders.
5.2 Systeemrol: Ontvangend EPD
5.2.1 Eisen aan de verwerking
| Eis | Toelichting |
|---|---|
| Opvragen BgZ | Een EPD moet de mogelijkheid bieden om een BgZ van een patiënt op te vragen bij een beschikbaarstellend EPD. |
| Ontvangen BgZ | Een EPD moet de mogelijkheid bieden om een BgZ van een patiënt te ontvangen. |
| Tonen BgZ | Een EPD moet alle informatie die via een BgZ ontvangen wordt, tekstueel kunnen tonen aan de zorgverlener. |
| Hergebruik definiëren | Een EPD moet beschrijven welke mogelijkheden het wel en niet biedt betreffende hergebruik. |
5.2.2 Eisen aan de metagegevens
| Eis | Toelichting |
|---|---|
| Document-metagegevens opslaan | Een EPD moet metagegevens op document-niveau op kunnen slaan wanneer geen gedetailleerdere metagegevens aanwezig zijn. |
| Zib-metagegevens opslaan | Een EPD dat geen metagegevens op zib-niveau kan opslaan, slaat deze op wanneer deze aanwezig zijn. In dat geval is opslaan van document-metagegevens optioneel. |
| Zib-metagegevens negeren | Een EPD dat geen metagegevens op zib-niveau kan opslaan, negeert deze. In dat geval is opslaan van document-metagegevens verplicht.
|
5.2.3 Verwerking van de informatie
Bij de verwerking van de informatie bestaan de in de volgende secties beschreven mogelijkheden.
Welke van deze mogelijkheden optimaal is, is afhankelijk van het concrete zorgproces. De informatiestandaard stelt dan ook geen eisen aan wanneer (voor welke informatiesoort) welke optie gekozen moet worden. Wel is een (minimale) eis dat alle informatie uit een BgZ getoond moet kunnen worden.
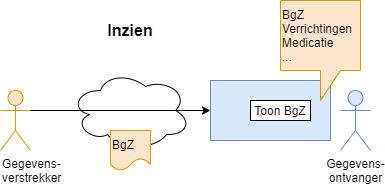
5.2.4 Tonen
De informatie wordt getoond als compleet document vanuit het ontvangende EPD. Dit is een minimale optie die in ieder geval ondersteund moet worden. (Dit wil niet zeggen dat het als document in technische zin ontvangen moet zijn, alleen dat het als een geheel gepresenteerd wordt.)
|
Voorbeeld: patiënt wordt van ziekenhuis A verwezen naar ziekenhuis B. De behandelend arts in ziekenhuis B wil de overdracht inzien, en kan daarbij de volgende documenten kiezen en als geheel inzien.
|
5.2.5 Ontdubbelen
Bij sommige informatietypen (denk bijvoorbeeld aan medicatieverstrekkingen die via het LSP zijn opgehaald) die zowel in de BgZ als het eigen EPD al beschikbaar zijn, is het mogelijk aan uniek identificerende gegevens te zien dat dit "hetzelfde" gegeven betreft. Deze kunnen ontdubbeld worden, waarbij duplicaatinformatie niet getoond wordt. Dit kan zowel gebeuren bij "tonen in context" als reconciliatie.
|
Voorbeeld: een patiënt met een pacemaker wordt van ziekenhuis A verwezen naar ziekenhuis B. Patiënt is reeds bekend in ziekenhuis B, en de pacemaker is geregistreerd in het eigen EPD. Bij ontvangst van de BgZ ziet EPD B dat het serienummer van de pacemaker in de BgZ hetzelfde is als de pacemaker in EPD B. Er wordt maar één pacemaker getoond bij de medische hulpmiddelen. |
Dat ontdubbelen kan, betekent niet automatisch dat het wenselijk is. Dat is een keuze die de zorgverleners van een instelling in samenspraak met de leverancier van het systeem maken. Omdat dit ook per zorgproces kan verschillen, doet deze informatiestandaard geen uitspraak over wanneer wel en niet ontdubbeld dient te worden.
Ontdubbelen kan een rol spelen bij Tonen in context, Handmatig reconciliëren en Automatisch reconciliëren.
5.2.6 Duplicaatdetectie
|
Informatief |
Ontdubbelen is afhankelijk van de mogelijkheid tot automatische duplicaatdetectie. Hier worden de mogelijkheden aangegeven. Of een EPD gebruikt maakt van deze mogelijkheden, is aan het EPD. We gaan ervan uit dat duplicaatdetectie door een zorgverlener altijd mogelijk is: handmatige duplicaatdetectie wordt dan ook niet beschreven.
Duplicaatdetectie is belangrijk bij het uitwisselen van de BgZ. Wanneer in de BgZ aangegeven is dat een patiënt een pacemaker heeft, en in het eigen EPD is ook een pacemaker geregistreerd, wil dat uiteraard niet zeggen dat de patiënt twee pacemakers heeft. Het is ook geen gegeven dat het een en dezelfde pacemaker is: mogelijk is de ene een oudere en de andere een vervangende. Duplicaatdetectie maakt het mogelijk te zien wanneer iets "hetzelfde" is en dus maar een keer getoond of opgenomen hoeft te worden.
Duplicaatdetectie kan altijd met artificiële identificaties: kunstmatige identificaties per zib, die wereldwijd uniek zijn en opgeslagen worden. Die identificaties zijn er echter niet altijd, en worden niet altijd opgeslagen. De volgende tabel geeft de mogelijkheden wanneer er geen artificiële identificaties op zib-niveau zijn. Systemen zijn vrij intelligente oplossingen voor duplicaatdetectie en -signalering in te bouwen.
| Hoofdstuk | Duplicaatdetectie |
|---|---|
| Demografie en identificatie | Wanneer BSN gebruikt wordt als identificatienummer is duplicaatdetectie mogelijk. |
| Financiële informatie | |
| Behandelrestricties | Duplicaatdetectie zal niet mogelijk zijn. |
| Contactpersonen | Geen BSN. Duplicaatdetectie lastig, wellicht op rol. Overnemen na beoordelen moet wel haalbaar zijn. |
| Functionele status | Duplicaatdetectie zal niet mogelijk zijn. |
| Klachten en diagnoses | Duplicaatdetectie is moeilijk. Er is in ieder geval geen identificatie die over systemen heen gebruikt kan worden. Diagnoses kunnen uiteraard gegroepeerd worden rond de ProbleemNaam. Daarin zit echter Diagnosethesaurus Snomed codes, of ICD-10, of andere codesystemen. Van ontvangende systemen te verwachten dat ze deze codes kunnen mappen op elkaar lijkt te veel gevraagd. In klinische setting zou geëist kunnen worden DHD DT codes te gebruiken. Duplicaatdetectie wordt bemoeilijkt doordat ProbleemDatum ook een "vage" datum (b.v. alleen jaar) mag zijn. |
| Sociale anamnese | Duplicaatdetectie op delen van de sociale anamnese door software lijkt niet haalbaar. |
| Waarschuwingen | Duplicaatdetectie lijkt lastig bij gebrek aan duidelijke identificatie, temeer daar het een Probleem of AlertNaam kan zijn. |
| Allergieën | In theorie zou (gedeeltelijke) duplicaatdetectie op basis van VeroorzakendeStof mogelijk moeten zijn. Praktisch gezien lijkt dat wat hoog gegrepen. |
| Medicatie | Ook hier lijkt duplicaatdetectie hoog gegrepen: er is wel detectie mogelijk op farmaceutisch product, maar de combinatie met dosering, datum, voorschrijver etc. maakt het onwaarschijnlijk dat vastgesteld kan worden of iets "hetzelfde" is. Duplicaatvermoeden kan op basis van product wellicht wel aangegeven worden. |
| Medische hulpmiddelen | Duplicaatdetectie zou deels mogelijk moeten zijn op serienummer – geen zekerheid dat dezelfde nummering in zendend en ontvangend systeem zit, maar behoorlijke afdekking via GTIN en HIBC. |
| Vaccinaties | Voor vaccinaties i.h.k.v. Rijksvaccinatieprogramma zou redelijke duplicaatdetectie mogelijk moeten zijn, het gaat dan om een beperkt en bekend lijstje, alhoewel hier ook vage datums kunnen spelen. Voor latere vaccinaties is dat minder zeker, vooral gegeven datums etc.: hoe wat je met “vage” datums dat het “dezelfde” vaccinatie is? |
| Vitale functies | Zijn er maar 3, laatste bloeddruk, lengte, gewicht, met datums. Duplicaten zullen niet altijd een rol spelen: bij volwassenen is lengte vrij constant, de anderen (en lengte bij kinderen) zijn datumgebonden en zullen dus geen duplicaat zijn. Desallniettemin kunnen gegevens ook dubbel binnenkomen via 2 ontvangen BgZ's. |
| Uitslagen | Betreft de laatste klinische bepalingen. Duplicaatdetectie kan wellicht op basis van datum en testcode bij uitslagen die uit dezelfde bron komen. |
| Verrichtingen | De CBV-codes (Verrichtingenthesaurus) bieden redelijke basis voor duplicaatdetectie. Mogelijk maken datums het lastiger 100% zeker duplicaten te ontdekken. |
| Contacten | Betreft eerdere opnames. |
| Zorgplan | Dit betreft het zorgplan in de BgZ van verzendende instelling A. Duplicaten zijn niet te verwachten. |
| Zorgverleners | Huisarts: overnemen indien niet bekend lijkt mogelijk en wenselijk, al is de meerwaarde beperkt. |
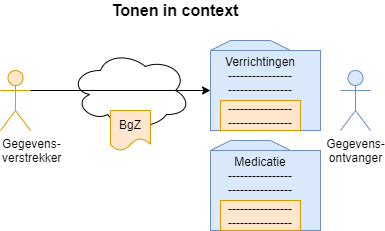
5.2.7 Tonen in context
De informatie wordt getoond in de context in het ontvangende EPD waar ook de "eigen" informatie getoond wordt, maar als herkenbaar blokje met externe informatie.
Eventueel wordt Ontdubbelen toegepast.
|
Voorbeeld: patiënt wordt van ziekenhuis A verwezen naar ziekenhuis B. De arts in ziekenhuis B ziet de diagnoses die in ziekenhuis A gedaan zijn, als duidelijk herkenbare externe diagnoses in de probleemlijst in het eigen EPD. De externe diagnoses zijn “alleen lezen”. |
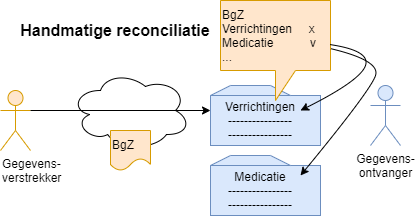
5.2.8 Handmatig overnemen
De ontvangende zorgverlener ziet de met de BgZ aangeleverde informatie in context, en kan besluiten items daarvan over te nemen in het eigen EPD. (Het gaat er hierbij om dat het voor de zorgverlener overkomt als een deel van het eigen dossier. Of dit in de database van het eigen EPD is, of technisch anders is vormgegeven, doet niet ter zake.)
Bij het overnemen is reconciliatie van belang: overgenomen gegevens dienen niet duplicaten van of strijdig met bestaande informatie te zijn. Reconciliatie kan hier deels automatisch en deels handmatig zijn. Eventueel wordt Ontdubbelen toegepast. Bij het overnemen wordt de informatie gekopieerd met behoud van structuur en coderingen.
Daarbij zijn twee varianten te onderscheiden:
- De oorspronkelijke bron moet als "auteur" van het gegeven bewaard blijven. Te denken valt aan diagnose, waarbij de oorspronkelijke arts de diagnose gesteld heeft.
- De bron hoeft niet bewaard te blijven. Te denken valt aan een nieuw woonadres: relevant is dat dit het huidige adres is, niet wie dat als eerste ergens heeft vastgelegd.
|
Voorbeeld met bron: patiënt wordt van ziekenhuis A verwezen naar ziekenhuis B. De arts in ziekenhuis B ziet de diagnoses die in ziekenhuis A gedaan zijn, als duidelijk herkenbare externe diagnoses in de probleemlijst in het eigen EPD. De mogelijkheid bestaat externe diagnoses aan te vinken voor “overnemen in eigen EPD”. Daarbij wordt de arts die de diagnose gesteld heeft als auteur bewaard. |
|
Voorbeeld zonder bron: patiënt wordt van ziekenhuis A verwezen naar ziekenhuis B. EPD B ziet dat de BgZ een andere huisarts bevat dan het eigen EPD. De administratie heeft de mogelijkheid het nieuwe adres over te nemen in het eigen EPD. Na navraag bij de patiënt besluit men dat te doen. De BgZ waar de gegevens uit komen is niet relevant en wordt niet opgeslagen. |
|
Voorbeeld zonder bron: in de BgZ staat de medicatie die de patiënt neemt. De arts doet medicatieverificatie met de patiënt samen en verifieert dat deze lijst inderdaad volledig en juist is. De medicatieregels worden overgenomen. De bron is niet relevant: de arts neemt de medicatieregels over onder eigen verantwoordelijkheid, alsof ze zelf ingevoerd waren. Het overnemen is alleen een stap om typewerk en invoerfouten te voorkomen. |
Het is ook mogelijk dat de informatie in het EPD en de BgZ conflicteert. Bijvoorbeeld: de patiënt rookt wel volgens het EPD en niet volgens de BgZ. De arts kan met de patiënt nagaan wat juist is en indien nodig het EPD bijwerken.
5.2.9 Automatisch overnemen
De informatie uit de BgZ wordt automatisch opgenomen in het eigen EPD. Dit kan wellicht gebeuren met niet-medische informatie (adressen, contactpersonen, financiering anders dan zorgverzekeraar etc.), maar mogelijk ook met goed identificeerbare informatie samen met automatische ontdubbeling. Ook voor toegevoegde brieven e.d. is het een optie. Zonder identificeerbare informatie geen voor de hand liggende optie omdat het tot verdubbeling van informatie kan leiden. Daarnaast zal in de meeste gevallen een arts alleen relevante informatie op willen nemen.
Wanneer reconciliatie van belang is, kan dat alleen automatisch. Eventueel wordt daarvoor Ontdubbelen toegepast. Reconcicliatie is niet van belang wanneer het informatie betreft die in het eigen dossier nog niet aanwezig is. Bij het overnemen wordt de informatie gekopieerd met behoud van structuur en coderingen.
|
Voorbeeld: patiënt wordt van ziekenhuis A verwezen naar ziekenhuis B. De patiënt is in het EPD nog niet bekend. Demografische gegevens, contactpersonen en de huisarts worden overgenomen uit de BgZ in het eigen EPD. |
5.3 Context van de externe informatie
Gegevens kunnen na reconciliatie overgenomen worden als "eigen" en "externe" informatie. Wanneer informatie opgenomen wordt als "eigen" informatie worden geen gegevens over de externe context opgeslagen.
|
Voorbeeld: De administratie van een ziekenhuis ontvangt een BgZ met gegevens over de contactpersonen van de patiënt. Aan de balie wordt geverifieerd met de patiënt dat deze gegevens nog actueel zijn. Daarna worden de gegevens overgenomen in het EPD. Er wordt niet vastgelegd dat deze uit een BgZ zijn overgenomen. |
Meestal is het wel van belang uit welke externe bron gegevens overgenomen zijn. Dan kunnen metagegevens vastgelegd worden op document-niveau en op zib-niveau. Bij vastleggen als "externe informatie" moet tenminste een van beide opties gekozen worden.
Zie verder onder Metagegevens.
5.4 Vasthouden externe context
|
Informatief |
De externe context moet altijd ingezien kunnen worden waar deze medisch relevant is. Het is afhankelijk van het zorgproces wanneer dit wel en niet van toepassing is. De informatiestandaard stelt dan ook geen eisen. Als handreiking: de context is veelal van belang bij de volgende BgZ secties:
- Diagnoses
- Verrichtingen
- Medicatievoorschriften
- Labuitslagen
- Behandelrestricties
- Alerts
- Allergieën
- Medische hulpmiddelen
- Zorgplan
en normaliter minder van belang bij:
- Demografie
- Financieel
- Contactpersonen
- Zorgverleners (huisarts)
Altijd geldt dat een arts informatie op kan nemen als eigen gegevens wanneer deze opnieuw vastgesteld kunnen worden. Wanneer in de BgZ een allergie staat, en de arts verifieert dat met de patiënt, kan dat een eigen gegeven worden zonder externe context. Het overnemen wordt dan niet meer dan slim kopiëren.
Historische informatie kan nooit een eigen gegeven worden: een labonderzoek of klinische meting van een half jaar geleden kan niet opnieuw gedaan worden.
6 Infrastructuur
- Infrastructuur voor uitwisseling of opvraging is buiten scope.
- Waar in deze informatiestandaard gesproken wordt over "sturen", "ontvangen" en dergelijke, wordt nadrukkelijk geen uitspraak gedaan over infrastructurele aspecten, maar over de functionaliteit voor de zorgverlener. Dus waar de zorgverlener een handeling verricht waarna een collega elders een dossier in kan zien, is er sprake van "verzenden", ongeacht of er technisch gegevens worden opgehaald of opgestuurd.